膵癌について①
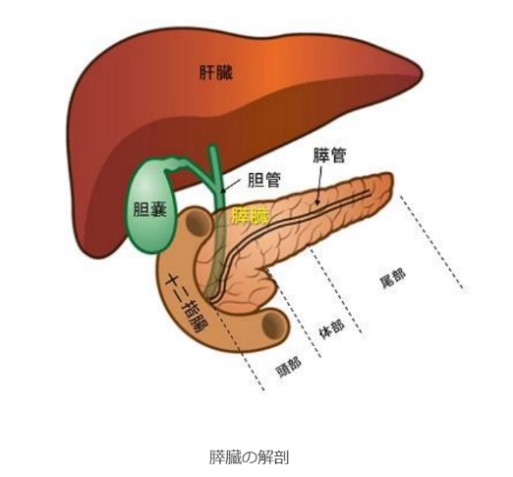
膵臓とは
膵癌とは
一般的に、膵管という膵液を運搬する管に発生するものを(通常型)膵癌と呼びます。膵腫瘍には膵神経内分泌腫瘍や粘液産生腫瘍などがありますが、通常型膵癌が最も頻度が高い腫瘍です。膵臓は頭部・体部・尾部と3つの部位に分けられますが、いずれの部位にも発生します。
膵臓癌の患者数は男女ともに第6位で、肺癌、胃癌、大腸癌、乳癌、肝癌といった五大癌には含まれていませんが、癌による死亡順位で見ると男性5位、女性3位となっており、最も予後が悪い癌の一つです。肝臓癌と胃癌が減少傾向にあることを考えると、将来的には肺癌、大腸癌についで第3位の死亡原因になることが予想されています。
膵臓癌の患者数は男女ともに第6位で、肺癌、胃癌、大腸癌、乳癌、肝癌といった五大癌には含まれていませんが、癌による死亡順位で見ると男性5位、女性3位となっており、最も予後が悪い癌の一つです。肝臓癌と胃癌が減少傾向にあることを考えると、将来的には肺癌、大腸癌についで第3位の死亡原因になることが予想されています。
膵癌の高リスク患者さんとは
糖尿病、特に高齢になってから発症した糖尿病や、急激な糖尿病の悪化は膵臓癌の高リスクといわれています。肥満、特に若い頃からの高度肥満は膵臓癌の高リスクといわれています。喫煙もリスクを高めるといわれています。大量飲酒によって引き起こされる慢性膵炎も10倍程度リスクが高いといわれています。親・兄弟姉妹・子供に2名以上の膵臓癌の方がいらっしゃる場合、約6倍程度のリスクがあるといわれています。
膵癌の特徴
膵臓の周囲には動脈や静脈、神経などがあり、進行するとこれらの器官に浸潤(癌細胞が拡がること)します。また胃や大腸などの臓器が隣接しており、これらの臓器に直接浸潤を来すこともあります。膵癌は進行すると他臓器への転移することがあります。転移の仕方は血行性転移、リンパ行性転移、腹膜転移の大きく3通りが考えられています。腫瘍の大きさや周囲組織への浸潤の程度、他臓器への転移の程度により進行度が分類されています。
膵癌の症状
早期には無症状であることが多く、訴えとして上腹部の違和感などの不定愁訴がみられます。進行すると体重減少や黄疸(皮膚や尿が黄色くなること)、糖尿病の悪化などの症状が出現し、膵癌と診断される事があります。さらに進行すると、腹水(腹腔内に水が溜ること)などが出現します。
膵癌の検査
腹部超音波検査
腹部超音波検査は侵襲が少なく、膵腫瘤や膵管の拡張を発見するのに有効であり、最初に考慮される検査です。
血液検査
腫瘍の局在や進行の程度により、肝胆道系酵素(ビリルビン、AST、ALTなど)の上昇を認めることがあります。膵臓の頭部には胆汁の通り道である胆管が走行しており、腫瘍による胆管狭窄などの影響が反映されます。腫瘍マーカー(CEA、CA19-9、SPAN-1、DUPAN-2)の上昇が見られることもありますが、早期では上昇しないこともあり、正常値でも癌を否定することは出来ません。
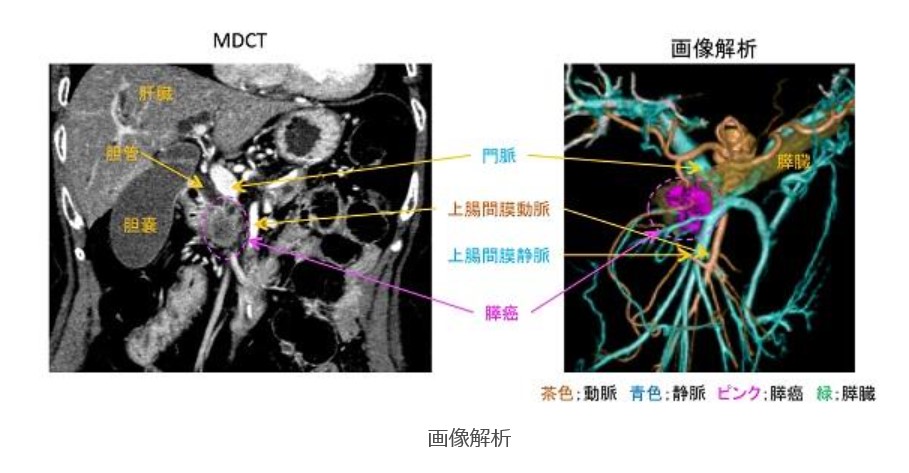
CT検査
MRI検査
CT検査の情報に加え、腫瘍の性質を知ることが出来ます。また、膵管や胆管の走行なども把握することが出来ます。
内視鏡的逆行性膵管造影(ERCP)検査
CT検査で膵癌が疑われた際に、膵管に直接カテーテルを挿入し、膵管から細胞を採取して診断の参考にしています。
超音波内視鏡(EUS)検査
胃や十二指腸まで内視鏡を進め、膵臓により近い位置で行う超音波検査です。この超音波をガイドにして、細い針を直接膵臓に刺して細胞を採取する方法(EUS-FNA)があります。